
Con y sin COVID-19 | 28 SEP 20
Complicaciones gastrointestinales en pacientes críticamente enfermos
Se describen isquemia intestinal, transaminitis, hemorragia gastrointestinal, pancreatitis, síndrome de Ogilvie e íleo severo
Autor/a: Mohamad El Moheb, MD; Leon Naar, MD; Mathias A. Christensen, et al Fuente: JAMA doi:10.1001/jama.2020.19400 Gastrointestinal Complications in Critically Ill Patients With and Without COVID-19
Introducción
La enfermedad por coronavirus 2019 (COVID-19) parece tener complicaciones extrapulmonares importantes que afectan a múltiples sistemas orgánicos. Los pacientes críticamente enfermos con COVID-19 a menudo desarrollan complicaciones gastrointestinales durante su estadía en el hospital, como isquemia intestinal, transaminitis, hemorragia gastrointestinal, pancreatitis, Ogilvie. síndrome e íleo severo. No está claro si la alta incidencia de complicaciones gastrointestinales es una manifestación de enfermedad crítica en general o es específica de COVID-19.
Comparamos la incidencia de complicaciones gastrointestinales de pacientes críticamente enfermos con síndrome de dificultad respiratoria aguda (SDRA) inducido por COVID-19 frente a pacientes comparables con SDRA sin COVID-19 utilizando un análisis de puntuación de propensión.
Métodos
Todos los pacientes con infección confirmada por coronavirus 2 (SARS-CoV-2) del síndrome respiratorio agudo grave confirmado en transcriptasa inversa - reacción en cadena de la polimerasa que fueron intubados e ingresados en 1 de 13 (preexistentes y repentinas) unidades de cuidados intensivos (UCI) del Hospital General de Massachusetts entre el 13 de marzo de 2020 y el 7 de mayo de 2020, se incluyeron y luego se emparejaron con una cohorte de pacientes ingresados entre 2018 y 2019 que cumplían con los criterios de Berlín para el SDRA.
No se produjeron cambios en los modelos de personal de la UCI ni en los protocolos de atención del SDRA durante el período de estudio. El emparejamiento por puntuación de propensión se realizó ajustando los datos demográficos (p. Ej., Edad, sexo, índice de masa corporal, tabaquismo), comorbilidades (p. Ej., Enfermedad pulmonar / renal crónica, insuficiencia cardíaca congestiva, enfermedad de las arterias coronarias, hipertensión, diabetes) y gravedad de la enfermedad. al ingreso en la UCI (puntuación de la evaluación secuencial de insuficiencia orgánica).
Todas las pruebas fueron de 2 colas; La significación estadística se definió como p <0,05. Los análisis estadísticos se realizaron en Stata versión 15.0 (StataCorp LP). La Junta de Revisión Institucional de Mass General Brigham dictaminó que este estudio está exento, incluida una renuncia al consentimiento informado.
Resultados
Un total de 486 pacientes con SDRA cumplieron con los criterios de elegibilidad, de los cuales 244 tenían SDRA sin COVID-19 y 242 tenían SDRA COVID-19.
Este informe incluye datos de 141 pacientes con COVID-19 (58%) cuyas complicaciones gastrointestinales generales se han descrito previamente.3 La mediana de edad de los pacientes fue 60,5 años (rango intercuartílico, 48-71) y 62 años (rango intercuartílico, 53- 73,5) para pacientes con y sin COVID-19, respectivamente, y el porcentaje de varones fue del 66,5% y 54,9%, respectivamente.
Noventa y dos pacientes con COVID-19 y SDRA se equipararon con la puntuación de propensión a 92 pacientes con SDRA sin COVID-19 (Tabla). Las etiologías del SDRA entre la cohorte no compatible con COVID-19 fueron neumonía bacteriana (60%), aspiración (27%), influenza (7%), infección por virus respiratorio sincitial (2%) y neumonía por Pneumocystis jiroveci (2%).
Los pacientes con COVID-19 tenían más probabilidades de desarrollar complicaciones gastrointestinales en comparación con aquellos sin COVID-19 (74% frente a 37%; P <0,001; índice de tasa de incidencia, 2,33 [IC del 95%, 1,52-3,63]). La diferencia en la incidencia fue más evidente después del tercer día de enfermedad crítica (Figura).
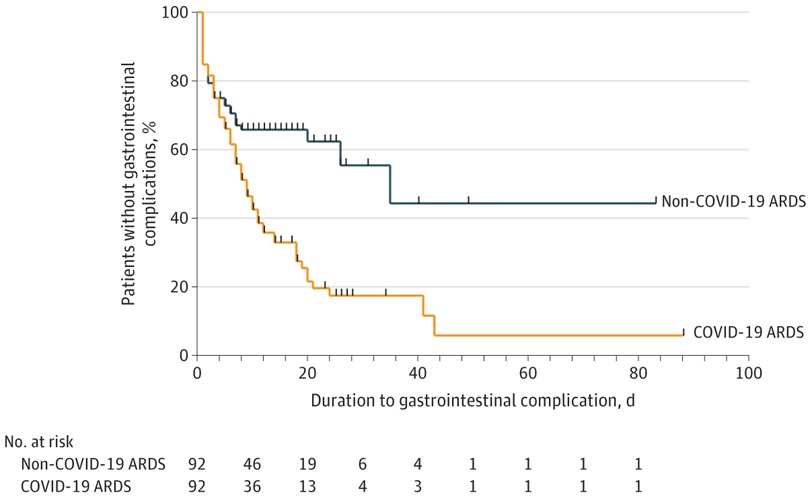
Las curvas inicialmente parecen similares pero comienzan a separarse alrededor del día 3 de la estadía en la unidad de cuidados intensivos.En concreto, los pacientes con COVID-19 desarrollaron más transaminitis (el 55 frente al 27%; p <0,001), íleo severo (el 48 frente al 22%; p <0,001) e isquemia intestinal (el 4 frente al 0%; p = .04).
Tres de los 4 pacientes con COVID-19 e isquemia intestinal fueron llevados al quirófano y tenían hallazgos intraoperatorios compatibles con COVID-19 intestinal, como se describió previamente en diferentes pacientes.3 Los hallazgos patológicos demostraron trombos de fibrina en las áreas de necrosis subyacentes de la microvasculatura.
Discusión
Este estudio encontró una tasa más alta de complicaciones gastrointestinales, incluida la isquemia mesentérica, en pacientes críticamente enfermos con COVID-19 en comparación con pacientes emparejados con puntaje de propensión sin COVID-19, lo que sugiere un fenotipo distinto para COVID-19 en comparación con el ARDS convencional.
La alta expresión de los receptores de la enzima convertidora de angiotensina 2 a lo largo del revestimiento epitelial del intestino que actúan como receptores de la célula huésped para el SARS-CoV-2 podría explicar la afectación de los órganos abdominales.
Los mayores requerimientos de opioides y la coagulopatía inducida por COVID-19 también pueden explicar la tasa desproporcionadamente alta de íleo y enfermedad isquémica intestinal. Las diferencias en la duración de la enfermedad no parecen explicar las diferencias en las complicaciones gastrointestinales.
Las limitaciones de este estudio incluyen el centro único y la falta de disponibilidad de marcadores inflamatorios para su uso en el emparejamiento. Se necesitan más estudios traslacionales para examinar la fisiopatología de estos hallazgos.
La enfermedad por coronavirus 2019 (COVID-19) parece tener complicaciones extrapulmonares importantes que afectan a múltiples sistemas orgánicos. Los pacientes críticamente enfermos con COVID-19 a menudo desarrollan complicaciones gastrointestinales durante su estadía en el hospital, como isquemia intestinal, transaminitis, hemorragia gastrointestinal, pancreatitis, Ogilvie. síndrome e íleo severo. No está claro si la alta incidencia de complicaciones gastrointestinales es una manifestación de enfermedad crítica en general o es específica de COVID-19.
Comparamos la incidencia de complicaciones gastrointestinales de pacientes críticamente enfermos con síndrome de dificultad respiratoria aguda (SDRA) inducido por COVID-19 frente a pacientes comparables con SDRA sin COVID-19 utilizando un análisis de puntuación de propensión.
Métodos
Todos los pacientes con infección confirmada por coronavirus 2 (SARS-CoV-2) del síndrome respiratorio agudo grave confirmado en transcriptasa inversa - reacción en cadena de la polimerasa que fueron intubados e ingresados en 1 de 13 (preexistentes y repentinas) unidades de cuidados intensivos (UCI) del Hospital General de Massachusetts entre el 13 de marzo de 2020 y el 7 de mayo de 2020, se incluyeron y luego se emparejaron con una cohorte de pacientes ingresados entre 2018 y 2019 que cumplían con los criterios de Berlín para el SDRA.
No se produjeron cambios en los modelos de personal de la UCI ni en los protocolos de atención del SDRA durante el período de estudio. El emparejamiento por puntuación de propensión se realizó ajustando los datos demográficos (p. Ej., Edad, sexo, índice de masa corporal, tabaquismo), comorbilidades (p. Ej., Enfermedad pulmonar / renal crónica, insuficiencia cardíaca congestiva, enfermedad de las arterias coronarias, hipertensión, diabetes) y gravedad de la enfermedad. al ingreso en la UCI (puntuación de la evaluación secuencial de insuficiencia orgánica).
Examinamos en ambos grupos las siguientes complicaciones gastrointestinales: transaminitis, íleo, síndrome de Ogilvie e isquemia mesentérica.Se utilizaron la suma de rangos de Wilcoxon, la χ2 de Pearson y las pruebas exactas de Fisher, según corresponda. Para determinar si las diferencias en la duración de la enfermedad entre los grupos podrían contribuir, se calcularon los cocientes de tasas de incidencia y las curvas de Kaplan-Meier que analizan el tiempo transcurrido hasta el desarrollo de la complicación desde el ingreso hospitalario.
Todas las pruebas fueron de 2 colas; La significación estadística se definió como p <0,05. Los análisis estadísticos se realizaron en Stata versión 15.0 (StataCorp LP). La Junta de Revisión Institucional de Mass General Brigham dictaminó que este estudio está exento, incluida una renuncia al consentimiento informado.
Resultados
Un total de 486 pacientes con SDRA cumplieron con los criterios de elegibilidad, de los cuales 244 tenían SDRA sin COVID-19 y 242 tenían SDRA COVID-19.
Este informe incluye datos de 141 pacientes con COVID-19 (58%) cuyas complicaciones gastrointestinales generales se han descrito previamente.3 La mediana de edad de los pacientes fue 60,5 años (rango intercuartílico, 48-71) y 62 años (rango intercuartílico, 53- 73,5) para pacientes con y sin COVID-19, respectivamente, y el porcentaje de varones fue del 66,5% y 54,9%, respectivamente.
Noventa y dos pacientes con COVID-19 y SDRA se equipararon con la puntuación de propensión a 92 pacientes con SDRA sin COVID-19 (Tabla). Las etiologías del SDRA entre la cohorte no compatible con COVID-19 fueron neumonía bacteriana (60%), aspiración (27%), influenza (7%), infección por virus respiratorio sincitial (2%) y neumonía por Pneumocystis jiroveci (2%).
Los pacientes con COVID-19 tenían más probabilidades de desarrollar complicaciones gastrointestinales en comparación con aquellos sin COVID-19 (74% frente a 37%; P <0,001; índice de tasa de incidencia, 2,33 [IC del 95%, 1,52-3,63]). La diferencia en la incidencia fue más evidente después del tercer día de enfermedad crítica (Figura).

Las curvas inicialmente parecen similares pero comienzan a separarse alrededor del día 3 de la estadía en la unidad de cuidados intensivos.
Tres de los 4 pacientes con COVID-19 e isquemia intestinal fueron llevados al quirófano y tenían hallazgos intraoperatorios compatibles con COVID-19 intestinal, como se describió previamente en diferentes pacientes.3 Los hallazgos patológicos demostraron trombos de fibrina en las áreas de necrosis subyacentes de la microvasculatura.
Discusión
Este estudio encontró una tasa más alta de complicaciones gastrointestinales, incluida la isquemia mesentérica, en pacientes críticamente enfermos con COVID-19 en comparación con pacientes emparejados con puntaje de propensión sin COVID-19, lo que sugiere un fenotipo distinto para COVID-19 en comparación con el ARDS convencional.
La alta expresión de los receptores de la enzima convertidora de angiotensina 2 a lo largo del revestimiento epitelial del intestino que actúan como receptores de la célula huésped para el SARS-CoV-2 podría explicar la afectación de los órganos abdominales.
Los mayores requerimientos de opioides y la coagulopatía inducida por COVID-19 también pueden explicar la tasa desproporcionadamente alta de íleo y enfermedad isquémica intestinal. Las diferencias en la duración de la enfermedad no parecen explicar las diferencias en las complicaciones gastrointestinales.
Las limitaciones de este estudio incluyen el centro único y la falta de disponibilidad de marcadores inflamatorios para su uso en el emparejamiento. Se necesitan más estudios traslacionales para examinar la fisiopatología de estos hallazgos.
































No hay comentarios:
Publicar un comentario