
Actualización para no especialistas | 01 SEP 19
Tratamiento del cáncer colorrectal
El cáncer colorrectal es el tercero en frecuencia y la cuarta causa de mortalidad por cáncer en todo el mundo.
Autor: Brown KGM, Solomon MJ, Mahon K, O’Shannassy S BMJ 2019; 366:l4561
Página 1
Resumen
|
El cáncer colorrectal es el tercero en frecuencia y la cuarta causa de mortalidad por cáncer en todo el mundo. Su mayor incidencia y mortalidad se observa en los países más desarrollados.
La extirpación quirúrgica es el pilar del tratamiento La quimioterapia y la radioterapia pélvica local son importantes modalidades terapéuticas adyuvantes. El médico de atención primaria tiene un rol primordial en la coordinación de estrategias terapéuticas multimodales cada vez más complejas para los pacientes con cáncer colorrectal.
> Estudios prequirúrgicos
La biopsia endoscópica con histología de la muestra obtenida es esencial para confirmar el diagnóstico de cáncer colorrectal. Posteriormente son necesarias varias investigaciones para la estadificación clínica, que informarán sobre el pronóstico y orientarán sobre el tratamiento ulterior.
> Médicos de atención primaria
Las guías del Reino Unido (RU) y de Australia recomiendan obtener una tomografía computarizada (TC) de tórax, abdomen y pelvis para evaluar el grado de invasión local y diseminación regional e identificar las metástasis.
El tumor se estadifica sobre la base del grado de invasión del tumor local (estadio T), la afectación de los ganglios linfáticos locales y regionales (estadio N) y la presencia de metástasis a distancia (estadio M).
Cuando se deriva a los pacientes recién diagnosticados a un especialista en cirugía colorrectal es útil proporcionar todos los estudios por imágenes disponibles para evitar que se diagnostiquen como metástasis las lesiones de larga data.
Examine el hemograma completo, los electrolitos y la función renal. Además indique una prueba de antígeno carcinoembrionario (ACE) al inicio, a fin de poder comparar los valores postratamiento como parte de la vigilancia de la enfermedad.
> Estudios indicados por los especialistas
Los cirujanos especialistas o los oncólogos quizás indiquen otros estudios.
La resonancia magnética (RM) hepática puede ser útil, cuando está contraindicada la TC con contraste intravenoso, para detectar metástasis o para caracterizar mejor metástasis hepáticas potencialmente extirpables identificadas en la RM.
La RM pélvica de alta resolución es el estudio inicial de elección para los pacientes con cáncer rectal. Permite la estadificación local muy exacta – es decir la evaluación del grado de invasión local del tumor y especialmente su relación con la fascia mesorrectal, así como la afectación de los ganglios linfáticos locales.
> Preparación de los pacientes para la cirugía
Numerosos aspectos de la evaluación preoperatoria comienzan en la atención primaria. Es necesaria la interconsulta para mayor evaluación cardiopulmonar en pacientes con enfermedades concomitantes importantes.
> Mejor recuperación tras la cirugía (ERAS, por las siglas del inglés)
Los programas ERAS (cuadro 1) son la norma asistencial en el tratamiento perioperatorio de los pacientes sometidos a cirugía colorrectal. Su objetivo es reducir el impacto de la cirugía sobre el paciente y optimizar la recuperación posoperatoria mediante una gama de intervenciones perioperatorias.
El empleo de los protocolos ERAS en pacientes sometidos a cirugía colorrectal disminuyó el tiempo de hospitalización en una media de 2,44 días, así como las complicaciones totales según un metaanálisis de 13 estudios aleatorizados controlados.
| Cuadro 1: Programas para mejor recuperación tras la cirugía para el cáncer colorrectal (ERAS) Los principios de ERAS incluyen • educación y consejería preoperatoria • optimización preoperatoria del estado nutricional • protocolos anestésicos • alimentación enteral precoz • prevención del íleo posoperatorio • analgesia posoperatoria óptimal • movilización precoz |
Las complicaciones físicas frecuentes del estoma son excoriaciones de la piel, hernia paraestomal, retracción o prolapso.La decisión de formar un estoma es compleja y depende de factores propios del tumor (ubicación, tamaño y estadificación, del tratamiento (radioterapia o no), del paciente (ancianos, enfermedades concomitantes, preferencias del paciente, síndromes de poliposis hereditaria) y necesidad de cirugía de urgencia, como en la obstrucción o la isquemia intestinal.
En las operaciones programadas, habitualmente es necesaria la colostomía permanente en pacientes con tumores rectales bajos o aquellos que afectan el esfínter anal. Los pacientes con tumores rectales medios o bajos pueden necesitar una ileostomía temporaria. Se puede considerar la anulación del estoma pasados los tres meses.
Es conveniente una consulta preoperatoria sobre el estoma. Los estudios al respecto son heterogéneos, pero dos estudios intervencionistas mostraron mejoría de la calidad de vida, específica para el estoma y general, en quienes habían recibido esta educación sobre el estoma.
> Preparación del intestino
Para preparar el intestino se emplean soluciones osmóticas de laxantes por vía oral y/o rectal y una dieta líquida absoluta las 24 horas previas a la operación a fin de vaciarlo. Esta preparación se emplea tradicionalmente antes de las resecciones de cáncer colorrectal; sin embargo múltiples estudios aleatorizados controlados no pudieron mostrar disminución de las infecciones de la herida o de las pérdidas a través de la anastomosis.
Desde entonces los cirujanos no están tan a favor de la preparación mecánica del intestino, en especial para las resecciones colónicas.
En la actualidad se la está reconsiderando, después que varios estudios mostraron disminución de las infecciones posoperatorias tras la preparación mecánica combinada con antibióticos por vía oral. Un análisis de E.E.U.U. de 8442 pacientes sometidos a cirugía colorrectal mostró que la preparación mecánica del intestino con agregado de antibióticos se asoció independientemente con tasas menores de íleo posoperatorio), de infección de la zona quirúrgica y de pérdida por la anastomosis en relación con pacientes sin esta preparación.
Las guías del RU no recomiendan el empleo habitual de la preparación intestinal antes de las resecciones colorrectales, pero afirman que puede ser útil para pacientes sometidos a resección reconstituyente para el cáncer rectal.
> Intervenciones alimentarias
La desnutrición es frecuente en los enfermos de cáncer debido a la quimioterapia, la radioterapia y la cirugía y el efecto metabólico de la neoplasia. Los pacientes con cáncer colorrectal tienen mayor riesgo de desnutrición que aquellos con otros tipos de cáncer.
Las tasas más altas se observan en pacientes con cáncer de recto sometidos a quimiorradiación neoadyuvante. Aunque siempre se proporciona asesoramiento y apoyo alimentario antes de la cirugía colorrectal, los datos sobre su eficacia son escasos.
La carga preoperatoria con hidratos de carbono se considera con frecuencia en pacientes sometidos a cirugía programada para cáncer colorrectal. Se administra una solución oral de hidratos de carbono antes de la medianoche del día anterior a la operación y nuevamente 2-3 horas antes de la operación.
Un pequeño estudio aleatorizado controlado con 36 pacientes mostró que así disminuían los días de hospitalización (7,5 v 13 días, P = 0,019).
> Opciones quirúrgicas para el cáncer colorrectal
La figura muestra el pronóstico para los pacientes con cáncer colorrectal basado sobre el estadio de la enfermedad, que influirá sobre la decisión terapéutica.
La supervivencia puede variar según varios factores pronósticos. El equipo de especialistas comentará esto con el paciente, informándolo sobre los posibles resultados y complications dela cirugía y de los tratamientos adyuvantes.
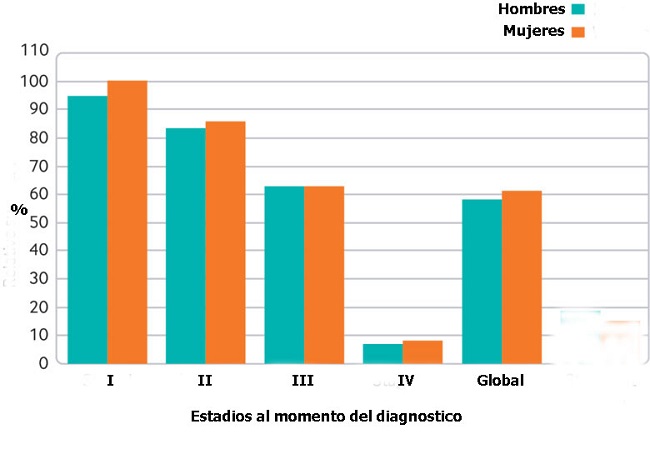 Figura. Porcentajes de supervivencia según los estadios.
Figura. Porcentajes de supervivencia según los estadios.En los tumores malignos del colon y el recto, se reseca el segmento de intestino que contiene el tumor y su pedículo vascular, dejando los bordes locales libres de neoplasia.
> Cirugía laparoscópica
La colectomía laparoscópica es una alternativa segura a la cirugía a cielo abierto para el cáncer de colon, pero la operación es más prolongada.
La resección laparoscópica produjo mejoras modestas en los resultados a corto plazo, entre ellos la reducción de la mortalidad perioperatoria, la hemorragia, las complicaciones relacionadas con la herida y el tiempo de hospitalización, y además la reanudación más rápida de la función intestinal espontánea (diferencia media ponderada 23,9 horas; P<0.00001) en un metaanálisis anterior (13 estudios aleatorizados controlados, 4013 operaciones).
En otro metaanálisis de 12 estudios aleatorizados controlados no hubo diferencia estadísticamente significativa entre la cirugía laparoscópica y la cirugía a cielo abierto en la mortalidad relacionada con el cáncer de colon o el cáncer rectal.
Existe un debate actual sobre la resección laparoscópica rectal, en cuanto a la seguridad oncológica y los resultados funcionales, como la continencia y la función sexual.Dos estudios multicéntricos aleatorizados controlados no lograron mostrar que la resección laparoscópica no era inferior a la cirugía a cielo abierto en cuanto a una ablación completa exitosa; 82% v 89%.
> Complicaciones posibles
* Inmediatas
La pérdida por la anastomosis es una complicación grave específica de la cirugía colorrectal y una fuente importante de morbimortalidad. Los factores de riesgo son: - factores del tumor (tumores grandes, avanzados o metastásicos, que exigen una anastomosis rectal baja),
• factores del paciente (radioterapia preoperatoria, tabaquismo, enfermedad vascular, enfermedad pulmonar, diabetes, desnutrición, corticoides) y
• factores operatorios (falla técnica, cirugía de urgencia, hemorragia, tiempo operatorio, inotrópicos)
Otras complicaciones inmediatas son las propias de cualquier cirugía mayor abdominal y de la hospitalización, entre ellas infección (especialmente del sitio quirúrgico), hemorragia, tromboembolia venosa y lesión involuntaria de otras estructuras anatómicas.
* Alejadas
La incontinencia y la disfunción sexual son importantes complicaciones alejadas de la cirugía colorrectal. Los médicos de atención primaria pueden tener una función importante en la consejería y el apoyo de los pacientes en el largo plazo.
Más del 80% de los pacientes sometidos a resección que conservan el esfínter, es decir sin colostomía permanente, experimentarán algún grado de disfunción intestinal posoperatoria, también llamada síndrome de resección anterior. (aumento de la frecuencia, incontinencia u obstrucción de la defecación).
Los factores de riesgo son el tratamiento neoadyuvante y los tumores anatómicamente bajos. Se debe informar a los pacientes antes de la cirugía sobre la posibilidad de problemas intestinales posoperatorios.
La incontinencia urinaria y la disfunción sexual son también problemas importantes en pacientes sometidos a tratamiento multimodal del cáncer rectal. Han sido menos estudiados que la calidad de vida relacionada con el intestino, pero tanto la dispareunia en las mujeres como la disfunción eréctil en los varones se deben explicar antes de la operación. El banco de semen pretratamiento puede ser una opción.
> Función de la quimioterapia adyuvante en el tratamiento del cáncer colorrectal
Los pacientes con cáncer colorrectal en estadio III operado y algunos pacientes con cáncer colorrectal de alto riesgo en estadio II se pueden beneficiar con el tratamiento adyuvante, según las guías del RU y de Australia.
Su objetivo es tratar micrometástasis no resecadas que pueden originar enfermedad recurrente. Entre el 15% y el 50% de los pacientes con enfermedad en estadio III experimentan una recidiva.
La quimioterapia adyuvante con fluorouracilo disminuye el riesgo relativo de recidiva en un 40%, con aumento de la supervivencia estadísticamente significativo. La combinación de oxaliplatino y fluorouracilo durante seis meses aumenta este beneficio y es el pilar de la quimioterapia adyuvante en estos pacientes. La supervivencia se mejora entre el 10 y el 20% en pacientes con enfermedad en estadio III.
Los pacientes con cáncer colorrectal en estadio II tienen menos riesgo de recidiva, y la utilidad de la quimioterapia adyuvante es por lo tanto comparativamente modesta.
El tratamiento se reserva para los pacientes con alto riesgo de recidiva, como los que tienen un tumor poco diferenciado, invasión linfovascular, menos de 12 ganglios linfáticos obtenidos en la operación, enfermedad localmente avanzada (T4), y obstrucción o perforación intestinal.
En la práctica, las decisiones sobre la quimioterapia adyuvante las toma caso por caso el equipo multidisciplinario, considerando la edad del paciente, su estado físico y su accesibilidad a servicios de oncología y en consulta con el paciente acerca de sus preferencias.
Los efectos secundarios frecuentes de la quimioterapia son fatiga, anorexia, náuseas y vómitos, diarrea, supresión medular y neuropatía periférica.
> Función de la radioterapia neoadyuvante en el tratamiento del cáncer rectal
La radioterapia neoadyuvante preoperatoria se recomienda para los tumores rectales avanzados (por lo menos T3 y/o por lo menos N1) en el recto inferior o medio.
El objetivo principal es reducir el riesgo de recidiva local, también puede reducir el tamaño del tumor para facilitar la ablación completa y aumentar modestamente la supervivencia.
La radioterapia se puede efectuar sola, diariamente durante 5 días o combinada con 5-flurouracilo, como capecitabina oral durante cinco semanas. Dos grandes estudios multicéntricos aleatorizados controlados que compararon ambas formas de radioterapia no mostraron diferencia en la recidiva a cuatro o cinco años. Las guías del RU, Australia y Europa afirman que ambas son aceptables salvo que el tumor sea T4 o preocupe la afectación fascial mesorrectal.
En este caso se recomienda la radioterapia prolongada seguida por cirugía a las 8-12 semanas para reducir al máximo el tamaño del tumor. Se debe informar a los pacientes acerca de los posibles efectos secundarios, como excoriación de la piel perianal, proctitis, incontinencia, cistitis y disfunción sexual.
> Seguimiento de los pacientes con cáncer colorrectal tras la cirugía
La mayoría de los tumores colorrectales recidivantes aparecerán dentro de los dos años de la ablación quirúrgica. Es necesario un alto índice de sospecha durante este tiempo y se debe observar cualquier cambio en los hábitos intestinales,
adelgazamiento, dolor abdominal o una masa palpable. Ante uno de estos síntomas serán necesarios estudios por imágenes y/o evaluación endoscópica.
La guías actuales del National Institute for Health and Care Excellence (NICE) recomiendan investigar el ACE en plasma cada seis meses y efectuar por lo menos dos TC de tórax, abdomen y pelvis durante los tres primeros años posteriores a la cirugía. Si el nivel de ACE aumenta se debe sospechar recidiva. Se efectuará una endoscopía de vigilancia un año después de la cirugía.
Tratamiento de la enfermedad metastásica y recurrente
En pacientes con cáncer rectal recidivante y metástasis hepáticas y pulmonares limitadas, así como enfermedad peritoneal leve, una nueva cirugía podrá aumentar la supervivencia. No obstante, la mayoría de los pacientes con cáncer rectal avanzado o metastásico no son curables.
La atención de estos pacientes exige coordinación entre el médico de cabecera, el cirujano, el oncólogo y los médicos de cuidados paliativos, teniendo en cuenta las prioridades de cada paciente.
Resumen y comentario objetivo: Dr. Ricardo Ferreira
Contenidos relacionados
Los editores le recomiendan continuar con las siguientes lecturas:





















.png)










No hay comentarios:
Publicar un comentario