
4 años de seguimiento del estudio de Maastricht | 17 AGO 20
Asociación de hiperglucemia y resistencia a la insulina con depresión
Este estudio apoya la presencia de un vínculo mecanicista entre la hiperglucemia y el desarrollo de síntomas depresivos
Autor/a: Anouk F. J. Geraets, Sebastian Köhler, Rutendo Muzambi, Casper G. Schalkwijk, et al. Fuente: Diabetologia 2020, DOIhttps://doi.org/10.1007/s00125-020-05247-9 The association of hyperglycaemia and insulin resistance with incident depressive symptoms over 4 years of follow-up: The Maastricht Study
Resumen
Objetivos / hipótesis
La depresión es dos veces más común en personas con diabetes tipo 2 que en la población general. Sin embargo, no está claro si la hiperglucemia y la resistencia a la insulina están directamente involucradas en la etiología de la depresión.
Por tanto, investigamos la asociación de marcadores de hiperglucemia y resistencia a la insulina, medidos como variables continuas, con síntomas depresivos incidentes durante 4 años de seguimiento.
Métodos
Utilizamos datos del estudio longitudinal de Maastricht basado en la población (n = 2848; edad media 59,9 ± 8,1 años, 48,8% mujeres, 265 casos de depresión incidental, 10,932 personas-año de seguimiento).
Se evaluó la hiperglucemia en ayunas y 2 h después de la carga de los niveles de glucosa OGTT, HbA1c y autofluorescencia de la piel (reflejando AGE) al inicio del estudio.
Usamos el índice de sensibilidad a la insulina de Matsuda y HOMA-IR para calcular la resistencia a la insulina al inicio del estudio.
Los síntomas depresivos (puntuación ≥10 en el Cuestionario de Salud del Paciente de nueve ítems) se evaluaron al inicio del estudio y anualmente durante 4 años. Usamos análisis de regresión de Cox y ajustamos por factores de riesgo demográficos, cardiovasculares y de estilo de vida.
Resultados
La glucosa plasmática en ayunas, la glucosa poscarga 2 h y los niveles de HbA1c se asociaron con un mayor riesgo de síntomas depresivos incidentes después del ajuste completo (HR 1,20 [IC del 95%: 1,08; 1,33]; HR 1,25 [1,08; 1,44]; y HR 1,22 [ 1,09, 1,37] por DE, respectivamente), mientras que la autofluorescencia de la piel, el índice de sensibilidad a la insulina y el HOMA-IR no lo fueron (HR 0,99 [0,86, 1,13]; HR 1,02 [0,85, 1,25]; y HR 0,93 [0,81, 1,08], por SD, respectivamente).
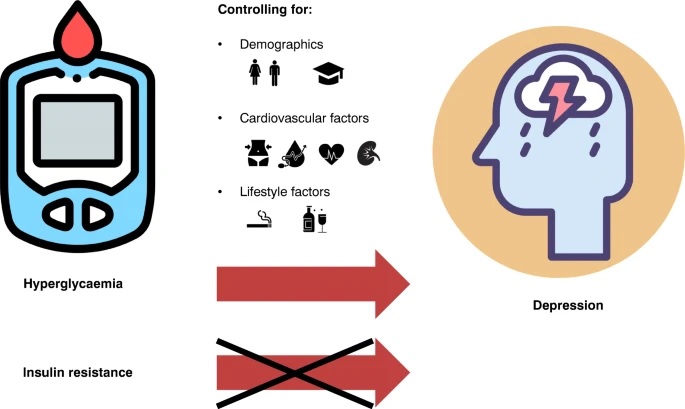 Conclusiones / interpretación
Conclusiones / interpretación
La asociación temporal observada entre la hiperglucemia y los síntomas depresivos incidentes en este estudio apoya la presencia de un vínculo mecanicista entre la hiperglucemia y el desarrollo de síntomas depresivos.
Discusión
Este estudio poblacional demuestra que la glucosa plasmática en ayunas, la glucosa poscarga 2 h y la HbA1c se asociaron con síntomas depresivos incidentes, con un aumento del riesgo de ~ 20% por SD más alto de marcadores de hiperglucemia. Estas asociaciones fueron independientes de los factores de riesgo demográficos, cardiovasculares y relacionados con el estilo de vida, y fueron similares en mujeres y hombres.
La asociación de resistencia a la insulina con síntomas depresivos incidentes se explicó por factores de riesgo cardiovascular (circunferencia de la cintura).
Esto está en consonancia con los resultados de un estudio transversal a gran escala que mostró una asociación entre la diabetes diagnosticada y no diagnosticada y una mayor prevalencia de depresión]. Aunque un metaanálisis previo concluyó que es poco probable que la hiperglucemia esté relacionada causalmente con síntomas depresivos incidentes, este estudio no investigó una contribución lineal de la hiperglucemia a la incidencia de depresión.
Varias vías fisiopatológicas pueden explicar la asociación entre hiperglucemia y depresión incidente. La hiperglucemia se asocia con una disfunción microvascular generalizada, que, en consecuencia, puede conducir a una enfermedad cerebral de los vasos sanguíneos pequeños y la consiguiente depresión. De hecho, un metaanálisis reciente mostró que el daño cerebrovascular se asoció con la depresión incidente. La optimización de los niveles de glucosa en sangre es la terapia más eficaz para prevenir el desarrollo de complicaciones microvasculares en la diabetes tipo 2 y podría contribuir también a prevenir o ralentizar el desarrollo de síntomas depresivos.
Alternativamente, los niveles de glucosa en sangre subóptimos también pueden identificar a las personas con alto riesgo de depresión. Además, la hiperglucemia se ha asociado con inflamación de bajo grado, que a su vez se ha asociado con daño cerebrovascular y también con depresión incidente. En apoyo de este mecanismo potencial, varios estudios han demostrado que la resistencia al tratamiento con antidepresivos se asocia con una inflamación de bajo grado y que la terapia antiinflamatoria puede ser beneficiosa para las personas con depresión.
Además, la hiperglucemia puede activar la vía de los poliol que induce estrés oxidativo, aumenta la peroxidación lipídica y desequilibra la generación de ROS. Estos procesos pueden conducir a la apoptosis en el cerebro, que eventualmente puede conducir a la depresión a través del encogimiento de estructuras cerebrales específicas (atrofia). Esta suposición está respaldada por una asociación más fuerte entre el estrés oxidativo y la depresión en individuos con IGM y diabetes tipo 2 que en aquellos con NGM.
Además, estudios previos han asumido que la diabetes puede aumentar el riesgo de depresión debido a la carga de morbilidad. Sin embargo, la carga de enfermedad por sí sola puede no ser suficiente para explicar la asociación entre la hiperglucemia y la depresión incidente, ya que el 65% de la asociación se mantuvo después de un ajuste adicional para la diabetes tipo 2. Además, la sugerencia de que los síntomas somáticos puedan explicar esta asociación es poco probable, ya que un estudio previo de nuestro grupo ha demostrado que los síntomas afectivos y somáticos no difieren entre individuos con y sin diabetes tipo 2.
Conclusión
En conclusión, demostramos que niveles más altos de hiperglucemia se asociaron con síntomas depresivos incidentes en un entorno poblacional, independientemente de los principales factores de riesgo demográficos, cardiovasculares y de estilo de vida.
La asociación de resistencia a la insulina con síntomas depresivos incidentes dependía de factores de riesgo cardiovascular, en particular, obesidad central.
Estos hallazgos establecen una relación temporal entre la hiperglucemia y los síntomas depresivos incidentes, apoyando el concepto de que la hiperglucemia en sí misma está involucrada en la etiología de la depresión y, por lo tanto, puede proporcionar un objetivo potencial para la prevención de la depresión en personas con y sin diabetes tipo 2.
Objetivos / hipótesis
La depresión es dos veces más común en personas con diabetes tipo 2 que en la población general. Sin embargo, no está claro si la hiperglucemia y la resistencia a la insulina están directamente involucradas en la etiología de la depresión.
Por tanto, investigamos la asociación de marcadores de hiperglucemia y resistencia a la insulina, medidos como variables continuas, con síntomas depresivos incidentes durante 4 años de seguimiento.
Métodos
Utilizamos datos del estudio longitudinal de Maastricht basado en la población (n = 2848; edad media 59,9 ± 8,1 años, 48,8% mujeres, 265 casos de depresión incidental, 10,932 personas-año de seguimiento).
Se evaluó la hiperglucemia en ayunas y 2 h después de la carga de los niveles de glucosa OGTT, HbA1c y autofluorescencia de la piel (reflejando AGE) al inicio del estudio.
Usamos el índice de sensibilidad a la insulina de Matsuda y HOMA-IR para calcular la resistencia a la insulina al inicio del estudio.
Los síntomas depresivos (puntuación ≥10 en el Cuestionario de Salud del Paciente de nueve ítems) se evaluaron al inicio del estudio y anualmente durante 4 años. Usamos análisis de regresión de Cox y ajustamos por factores de riesgo demográficos, cardiovasculares y de estilo de vida.
Resultados
La glucosa plasmática en ayunas, la glucosa poscarga 2 h y los niveles de HbA1c se asociaron con un mayor riesgo de síntomas depresivos incidentes después del ajuste completo (HR 1,20 [IC del 95%: 1,08; 1,33]; HR 1,25 [1,08; 1,44]; y HR 1,22 [ 1,09, 1,37] por DE, respectivamente), mientras que la autofluorescencia de la piel, el índice de sensibilidad a la insulina y el HOMA-IR no lo fueron (HR 0,99 [0,86, 1,13]; HR 1,02 [0,85, 1,25]; y HR 0,93 [0,81, 1,08], por SD, respectivamente).

La asociación temporal observada entre la hiperglucemia y los síntomas depresivos incidentes en este estudio apoya la presencia de un vínculo mecanicista entre la hiperglucemia y el desarrollo de síntomas depresivos.
Discusión
Este estudio poblacional demuestra que la glucosa plasmática en ayunas, la glucosa poscarga 2 h y la HbA1c se asociaron con síntomas depresivos incidentes, con un aumento del riesgo de ~ 20% por SD más alto de marcadores de hiperglucemia. Estas asociaciones fueron independientes de los factores de riesgo demográficos, cardiovasculares y relacionados con el estilo de vida, y fueron similares en mujeres y hombres.
La asociación de resistencia a la insulina con síntomas depresivos incidentes se explicó por factores de riesgo cardiovascular (circunferencia de la cintura).
Nuestros resultados sugieren que la hiperglucemia precede al desarrollo de la depresión y puede estar directamente implicada en su etiología.Nuestro hallazgo de que la hiperglucemia está asociada con síntomas depresivos incidentes corrobora y amplía aún más la evidencia previa de una asociación entre la diabetes tipo 2 y la depresión incidente, y proporciona evidencia adicional de que la hiperglucemia como tal puede estar implicada en el desarrollo de la depresión.
Esto está en consonancia con los resultados de un estudio transversal a gran escala que mostró una asociación entre la diabetes diagnosticada y no diagnosticada y una mayor prevalencia de depresión]. Aunque un metaanálisis previo concluyó que es poco probable que la hiperglucemia esté relacionada causalmente con síntomas depresivos incidentes, este estudio no investigó una contribución lineal de la hiperglucemia a la incidencia de depresión.
Varias vías fisiopatológicas pueden explicar la asociación entre hiperglucemia y depresión incidente. La hiperglucemia se asocia con una disfunción microvascular generalizada, que, en consecuencia, puede conducir a una enfermedad cerebral de los vasos sanguíneos pequeños y la consiguiente depresión. De hecho, un metaanálisis reciente mostró que el daño cerebrovascular se asoció con la depresión incidente. La optimización de los niveles de glucosa en sangre es la terapia más eficaz para prevenir el desarrollo de complicaciones microvasculares en la diabetes tipo 2 y podría contribuir también a prevenir o ralentizar el desarrollo de síntomas depresivos.
Alternativamente, los niveles de glucosa en sangre subóptimos también pueden identificar a las personas con alto riesgo de depresión. Además, la hiperglucemia se ha asociado con inflamación de bajo grado, que a su vez se ha asociado con daño cerebrovascular y también con depresión incidente. En apoyo de este mecanismo potencial, varios estudios han demostrado que la resistencia al tratamiento con antidepresivos se asocia con una inflamación de bajo grado y que la terapia antiinflamatoria puede ser beneficiosa para las personas con depresión.
Además, la hiperglucemia puede activar la vía de los poliol que induce estrés oxidativo, aumenta la peroxidación lipídica y desequilibra la generación de ROS. Estos procesos pueden conducir a la apoptosis en el cerebro, que eventualmente puede conducir a la depresión a través del encogimiento de estructuras cerebrales específicas (atrofia). Esta suposición está respaldada por una asociación más fuerte entre el estrés oxidativo y la depresión en individuos con IGM y diabetes tipo 2 que en aquellos con NGM.
Además, estudios previos han asumido que la diabetes puede aumentar el riesgo de depresión debido a la carga de morbilidad. Sin embargo, la carga de enfermedad por sí sola puede no ser suficiente para explicar la asociación entre la hiperglucemia y la depresión incidente, ya que el 65% de la asociación se mantuvo después de un ajuste adicional para la diabetes tipo 2. Además, la sugerencia de que los síntomas somáticos puedan explicar esta asociación es poco probable, ya que un estudio previo de nuestro grupo ha demostrado que los síntomas afectivos y somáticos no difieren entre individuos con y sin diabetes tipo 2.
Conclusión
En conclusión, demostramos que niveles más altos de hiperglucemia se asociaron con síntomas depresivos incidentes en un entorno poblacional, independientemente de los principales factores de riesgo demográficos, cardiovasculares y de estilo de vida.
La asociación de resistencia a la insulina con síntomas depresivos incidentes dependía de factores de riesgo cardiovascular, en particular, obesidad central.
Estos hallazgos establecen una relación temporal entre la hiperglucemia y los síntomas depresivos incidentes, apoyando el concepto de que la hiperglucemia en sí misma está involucrada en la etiología de la depresión y, por lo tanto, puede proporcionar un objetivo potencial para la prevención de la depresión en personas con y sin diabetes tipo 2.






















.png)










No hay comentarios:
Publicar un comentario