

Unas costosas pruebas aplicadas en emergencias para el dolor de pecho con frecuencia son innecesarias
NoneTraducido del inglés: jueves, 16 de noviembre, 2017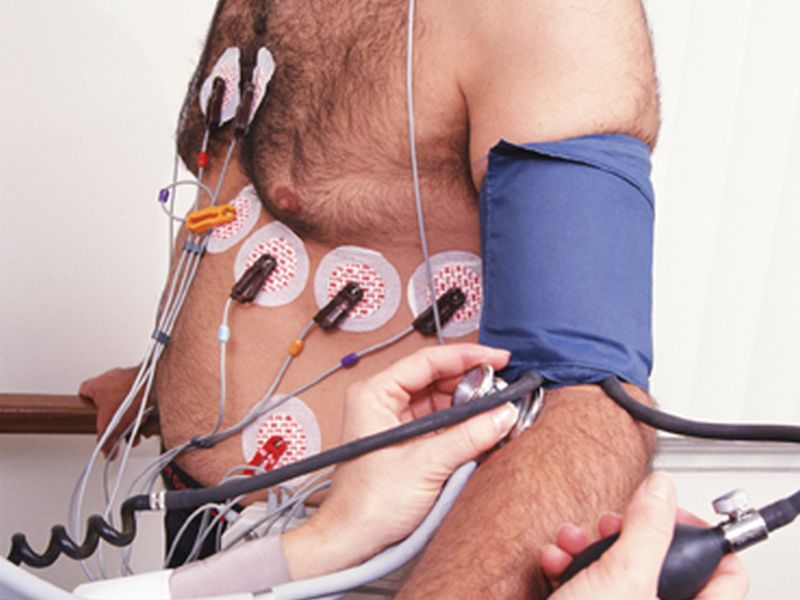
Artículo por HealthDay, traducido por HolaDoctor

MIÉRCOLES, 15 de noviembre de 2017 (HealthDay News) -- Con frecuencia los médicos de emergencias utilizan unas pruebas costosas pero innecesarias para determinar si las personas con un dolor de pecho están sufriendo un ataque cardiaco, revele un nuevo estudio.
Los resultados muestran que a los pacientes no les va mejor cuando se añaden TC o pruebas de esfuerzo en cinta caminadora a la batería estándar de pruebas diagnósticas para los pacientes con dolor de pecho.
"No se necesitan todas esas imágenes solo para descartar el diagnóstico de ataque cardiaco", aseguró el investigador principal, el Dr. David Brown, profesor en la Facultad de Medicina de la Universidad de Washington, en St. Louis. "No ofrecen ningún valor adicional".
Unos 10 millones de estadounidenses acaban en la sala de emergencias cada año con un dolor de pecho que podría indicar un ataque cardiaco, apuntaron los investigadores.
Normalmente los médicos evalúan el ataque cardiaco mediante análisis de sangre, ECG, un historial médico y un examen físico, señaló Brown. El análisis de sangre busca la troponina, una proteína que se libera cuando el corazón ha sufrido daños.
Pero muchos pacientes también reciben una TC para ver si las arterias que llevan sangre al corazón están bloqueadas, o una prueba de esfuerzo cardiaco para ver si su capacidad física está afectada, dijeron los autores del estudio.
"La meta predominante en los pacientes que llegan al departamento de emergencias con dolor de pecho es asegurar que no están sufriendo un ataque cardiaco, porque nadie quiere mandar a un paciente a casa en medio de un ataque cardiaco", dijo Brown.
Para ver si las TC o las pruebas de esfuerzo añadían algo a la precisión de un diagnóstico, Brown y su equipo asignó al azar a mil pacientes con dolor de pecho en nueve hospitales de EE. UU. a recibir las pruebas adicionales o a someterse al panel usual de pruebas para el ataque cardiaco. Más o menos un 88 por ciento de los pacientes recibieron las pruebas adicionales.
Los pacientes que no recibieron las pruebas adicionales salieron antes del hospital, con una estadía promedio de 20 horas frente a 28 horas entre los que también se sometieron a TC y a pruebas de esfuerzo, según el informe.
En el mes tras la visita a emergencias, no apareció ninguna diferencia significativa entre los dos grupos en términos de quién necesitó una cirugía de derivación cardiaca o un procedimiento para reabrir una arteria obstruida, mostraron los hallazgos.
Tampoco hubo diferencias entre los dos grupos en términos de quién volvió más adelante a emergencias o sufrió un evento cardiaco importante, como un ataque cardiaco, dijo Brown.
Por otra parte, los pacientes que recibieron las pruebas adicionales acumularon 500 dólares más en facturas de hospital durante su visita al departamento de emergencias. También fueron más propensos a recibir prueba de seguimiento en un plazo de un mes, añadiendo 300 dólares más en costos de atención de la salud, apuntaron los investigadores.
El problema es que las TC y las pruebas de esfuerzo no están diseñadas para utilizarse en el diagnóstico de un ataque cardiaco, explicó Brown. Esas pruebas ayudan a determinar si una persona tiene una enfermedad cardiaca, una acumulación de placa en las arterias que daña a la salud de su corazón.
"Incluso si tiene un diagnóstico de enfermedad coronaria, eso no significa que esté sufriendo un ataque cardiaco", aclaró Brown. "Ese diagnóstico no amenaza de inmediato a la vida".
Estudios como este han llevado a los departamentos de emergencias y a los centros del dolor de pecho a lo largo de Estados Unidos a cuestionar sus procesos de diagnóstico, comentó el Dr. Richard Chazal, ex presidente inmediato del Colegio Americano de Cardiología (American College of Cardiology) y director médico del Instituto Cardiaco y Vascular de Lee Health en Fort Myers, Florida.
A los médicos les tienta usar las pruebas adicionales como una forma de "medicina defensiva" que reduce las probabilidades de una demanda por mala praxis, dijeron Brown y Chazal.
"Si paso por alto un ataque cardiaco, me demandan", dijo Chazal. "Incluso si el paciente tiene un riesgo bajo, sigo teniendo una responsabilidad legal. Es algo que asusta a los médicos. Se puede hacer todo lo correcto por los motivos correctos, y de cualquier forma tener problemas".
Los nuevos análisis sanguíneos de la troponina de alta precisión que se dirigen al mercado de EE. UU. reducirán más la necesidad de esas pruebas adicionales, añadió Chazal.
"Una prueba de troponina de alta sensibilidad negativa muestra que el pronóstico es extremadamente bueno independientemente de qué más se haga", aseguró Chazal. "Posibilita dar el alta y posponer las pruebas diagnósticas".
Pero Chazal dijo que le gustaría ver un seguimiento a largo plazo de los pacientes del estudio, para ver si surgen problemas más allá del mes tras la visita a emergencias.
A Chazal también le preocupó el porcentaje de pacientes que volvieron a emergencias durante el seguimiento. Aunque la cantidad no tuvo significación estadística, un 6 por ciento de los que se sometieron a las pruebas estándar volvieron a emergencias más tarde en el mismo mes, frente a más o menos un 3 por ciento de los pacientes que recibieron las pruebas adicionales.
Aunque los pacientes con dolor de pecho no necesiten esas pruebas adicionales en emergencias, tanto Brown como Chazal dijeron que deben hablar sobre dichas pruebas con su médico de familia después de que el peligro inmediato haya pasado, para ver si tienen una enfermedad cardiaca.
"Creemos que esos pacientes se deben enviar a casa con instrucciones de dar seguimiento con su médico de atención primaria para discutir el evento, y el médico de atención primaria debe entonces decidir qué pruebas de seguimiento deberían realizarse", dijo Brown.
Chazal se mostró de acuerdo en que esos pacientes "siguen necesitando una visita de seguimiento con un médico calificado para determinar si tienen un aumento en el riesgo a largo plazo. Eso no necesariamente significa que deban pasar un tiempo en el departamento de emergencias o el hospital, pero tampoco significa que puedan decir que no tienen un problema y que no deben preocuparse al respecto".
El estudio se publicó en línea el 14 de noviembre en la revista JAMA Internal Medicine, para coincidir con la presentación de los hallazgos en la reunión anual de la Asociación Americana del Corazón (American Heart Association) en Anaheim, California.
Artículo por HealthDay, traducido por HolaDoctor
FUENTES: David Brown, M.D., professor, Washington University School of Medicine, St. Louis; Richard Chazal, M.D., immediate past president, American College of Cardiology, and medical director, Lee Health Heart and Vascular Institute, Fort Myers, Fla.; Nov. 14, 2017, JAMA Internal Medicine, online; Nov. 14, 2017, presentation, American Heart Association annual meeting, Anaheim, Calif.
HealthDay
(c) Derechos de autor 2017, HealthDay
Las noticias son escritas y proporcionadas por HealthDay y no reflejan los puntos de vista de la política federal, las opiniones de MedlinePlus, la Biblioteca Nacional de Medicina, los Institutos Nacionales de la Salud, el Departamento de Salud y Servicios Humanos de los Estados Unidos.
- Más noticias de salud en
- Angina de pecho



























.png)










No hay comentarios:
Publicar un comentario